28 de outubro de 2019 – nº 1357
Último dia do 22º Congresso UNIDAS faz reflexões sobre o futuro: quais as estratégias que devem ser colocadas em prática hoje para impactar o futuro que já é amanhã?
O último dia do 22º Congresso Internacional UNIDAS – A importância das Autogestões na Transformação do Setor de Saúde do Brasil – foi marcado por muitas reflexões sobre como fazer o futuro a partir de hoje, a fim de que todos estejam preparados para as transformações inerentes a ele.
A Autogestão do Futuro
O futuro das autogestões no foco das discussões
Mesmo mantendo o seu DNA, que é parte do futuro do setor, as autogestões também precisam se adaptar às novas tecnologias e às novas formas de relacionamento. E esse foi o tema proposto pelo professor Cláudio Queiroz, mestre e graduado em administração, pós-graduado em Recursos Humanos IAG Master e Marketing.
Dentre outros tópicos, em sua palestra, o professor ressaltou a importância de investimentos para potencializar a construção de uma organização diferenciada, que atenda às necessidades e anseios dos públicos de interesse. Para Queiroz, é necessário atuar de forma estratégica, a fim de se antecipar aos acontecimentos. “É o papel das instituições se preparar e preparar suas equipes para o futuro. Os desafios estão sempre alinhados com a forma como os times atuam no dia a dia, para romper padrões estabelecidos que não mais atendem as nossas necessidades”, completa o professor.

Na realidade, segundo o palestrante, o futuro será construído por pessoas ousadas e corajosas e, sobretudo, que saibam se comunicar. “Para nós garantirmos alinhamento estratégico e velocidade nas mudanças que vão definir o futuro, teremos de ter comunicação”.
O professor levou a plateia à reflexão sobre o futuro e como a união de forças é fundamental para garantir o ‘amanhã’. “Precisamos pensar em estratégias hoje para o impactar o futuro que já é amanhã e para dar conta dele, é preciso união”, finalizou.
Talk Show – Novos modelos de remuneração baseados em valor
Compartilhamento de risco: A experiência internacional e sua aplicação no cenário nacional
A advogada especialista em Direito, Inovação e Saúde na CURI consultoria, Renata Curi Hauegen, iniciou a sua apresentação com um alerta importante. “No brasil e no mundo, o preço dos medicamentos tem crescido muito, a ponto de impactar e inviabilizar a sustentabilidade do setor”. Em decorrência disso, segundo a palestrante, existe uma reflexão sobre de que forma os medicamentos promovem, de verdade, melhoria na vida dos pacientes, porque há drogas que, invés de dar benefícios aos pacientes, trazem ainda mais danos à saúde deles. “Há uma pressão grande para o registro de medicamentos, como se necessariamente aquelas novas tecnologias tão mais caras fossem melhores aos pacientes”, refletiu.

Logo, a pergunta que se faz necessário é onde está a inovação na área da saúde? Segundo a especialista, a solução
pode estar nas decisões baseadas em evidências, que devem passar por três fases: registro, incorporação e compra. Essa última, segundo a advogada, só deve ocorrer a partir das conclusões sobre a eficácia dos medicamentos utilizados na prática porque, embora importantes, os estudos clínicos são enviesados. “Portanto, se faz necessário avaliar o mundo real, para garantir que o preço do medicamento fique definido somente a partir de evidências dos resultados da prática”, concluiu.
A transformação do sistema de saúde e a proposta de Value-Based Health Care
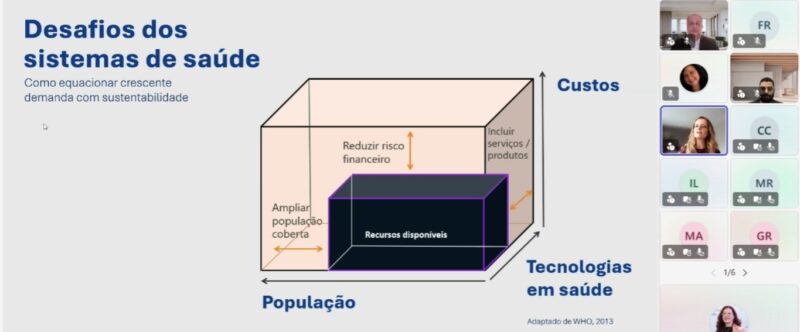
Um modelo de remuneração inadequado e o aumento dos custos assistenciais fazem parte do atual cenário da saúde, colocando em risco a sustentabilidade do setor. Mas quais são as alternativas para impedir o colapso do sistema? Para Márcia Makdisse, especialista em Value-Based Health Care, a Medicina Baseada em Valor é uma das propostas mais promissoras para transformar o sistema atual – que remunera por serviço executado (fee-for-service) – em um sistema que paga por resultados obtidos, gerando valor para o paciente. “Em um sistema de saúde baseado em valor as empresas passariam a contratar serviços com base em resultados e os prestadores a competir também com base em resultados”, acrescenta.
A especialista trouxe reflexões sobre quais são os elementos da Agenda de Valor e estratégias para implementação no Brasil: “É necessário considerar o contexto do sistema de saúde brasileiro. O que funciona na Suécia, por exemplo, pode não ser aplicável no nosso país. Essas iniciativas precisam de um esforço dos diferentes públicos de interesse dispostos a co-criar novos modelos de atenção e remuneração e compartilhar o risco”.
Para Márcia, entre os principais desafios para implementar um sistema baseado em valor, estão a necessidade de estabelecer um ambiente de parceria e confiança entre os públicos de interesse; a concordância dos players na definição do que é valor para o paciente e o papel de cada um na geração de valor; a disponibilidade de uma plataforma de informações básicas, como desfechos, custos e coordenação de cuidado; a co-criação do processo assistencial; e a elaboração de novos modelos de remuneração que atrele o reembolso ao resultado clínico.
Durante a apresentação, a palestrante citou o case do Walmart, que a partir do desenvolvimento de um programa de saúde, criou centros de excelência nos Estados Unidos com o objetivo de melhorar a qualidade do cuidado e reduzir custos. “Os resultados têm sido dramáticos, com redução clara de tratamentos desnecessários, que impactam positivamente, tanto nos custos, quanto na avaliação final dos pacientes”.
Por fim, a palestrante destacou que uma organização preparada para entregar valor tem de seguir uma série de requisitos, dentre elas fazer uma gestão médica baseada em valor; ser uma instituição com foco em dados; buscar qualidade contínua e, por fim, engajar os médicos. “A partir dessa jornada, ela pode ser considerada uma instituição baseada em valor”, concluiu.
Experiência inicial na Saúde Suplementar – UHG
O head de Soluções de Saúde para Clientes Corporativos na área de Gestão da Saúde da Amil, Eduardo Maia, abriu a apresentação falando sobre os desperdícios no segmento da saúde. “É necessário clareza para as pessoas assumirem que não conseguem fazer uma gestão atual e moderna e a consequência disso podem ser os desperdícios”, explicou.
O palestrante foi claro quanto à importância da entrega baseada em valor, porém fez um alerta. “Existe uma oportunidade grande quando existe alinhamento de interesses e métricas adequadas. Se não houver um controle adequado, isso pode ser perigoso”.
Para finalizar o painel, o diretor de Normas e Habilitação dos Produtos da Agência Nacional de Saúde Suplementar (ANS), Rogério Scarabel, apresentou dados atuais do setor de saúde suplementar, destacando o aumento no número de beneficiários.
Scarabel ressaltou o entendimento da Agência em relação à melhora do atendimento ao paciente e ao valor em saúde, cujos temas, segundo o diretor, são fundamentais para a sustentabilidade do setor. “A gestão da saúde tem de ser feita como um todo, sobretudo com investimentos em Atenção Primária à Saúde”, ressaltou.
Rogério destacou o quão desafiante é a introdução de novas tecnologias, uma vez que não há como bancar todos esses investimentos, sobretudo em relação às terapias gênicas, e completou que o modelo de regulação feito nos últimos anos não deve ser o mesmo a ser seguido nos próximos 20 anos.
Por fim, o diretor da ANS falou sobre a agenda regulatória da agência e da discussão com o setor sobre acesso a planos de saúde “Se temos apenas ¼ da população brasileira com planos de saúde, precisamos incluir os outros ¾”, finalizou.

O Futuro do Benefício Saúde na Visão das Empresas
Um sistema de saúde eficiente está diretamente relacionado com o desenvolvimento do país. No Brasil, segundo o estudo Global Burden of Disease, de 2017, se perde 28 anos de vida produtiva por incapacidades e morte precoce a cada 100 habitantes em um cenário em que as empresas são responsáveis por 70?cobertura em saúde privada. Mas de que forma a gestão da saúde corporativa pode ajudar a melhorar esse cenário? Para Emmanuel Lacerda, gerente executivo de Saúde e Segurança na Indústria do SESI, a gestão do plano de saúde, da saúde ocupacional e do programa de promoção da saúde e qualidade de vida está fragmentada dentro das empresas, que, além do plano de saúde, também investem em programas como vacinação, gestões de absenteísmo, estresse, crônicos, entre outros.
“Integrar a gestão da saúde implica em ter uma visão mais ampliada do sistema, redesenhar processos e reduzir ineficiências, melhorando a qualidade e os resultados desse investimento. A gestão de saúde integral, eficiente e sustentável pelas empresas implica em menos mortes precoces e menos pessoas incapacitadas e excluídas do mundo do trabalho. Neste contexto, a saúde é um valor para as pessoas, para as empresas, para os governos e para a sociedade”, afirma.
Emmanuel acredita que o maior desafio do setor é a integração da saúde, tanto no âmbito do sistema, como da estratégia corporativa de saúde: “A saúde da pessoa é uma só e não pode estar fragmentada entre as estruturas do SUS, da saúde privada e da saúde ocupacional”.
“Do ponto de vista das empresas, é preciso transitar da saúde ocupacional e oferta de benefícios para um programa de saúde corporativa centrado na saúde integral do trabalhador e seus familiares. Para isso, é condição fundamental a integração e melhor gestão de dados, o redesenho das relações entre empresas e demais atores do sistema de saúde para aquisição de soluções que entreguem resultados que realmente importam às pessoas e o fortalecimento da atenção primária com ênfase em promoção da saúde e prevenção de incapacidades”, acrescentou.
Emmanuel acredita que alguns fatores como os custos diretos com a saúde, que crescem três vezes mais que a inflação, ameaçando a sustentabilidade do acesso a saúde privada; a carga dos auxílios doença e aposentadoria, que pressionam o sistema previdenciário; os índices de reabilitação e retorno ao trabalho, que são muito baixos; e o envelhecimento da população e a necessidade de prolongar a vida produtiva dos trabalhadores estão impulsionando a mudança no sistema de saúde tradicional, público e privado, e na gestão da saúde corporativa.
Em relação ao futuro dos planos de saúde, o especialista acredita que será necessário passar por uma maior e melhor gestão populacional da saúde orientada para resultados; maior engajamento de empresas, inclusive lideranças estratégicas, e de usuários no autocuidado, uso, suporte e controle social da saúde; uso de tecnologias para facilitar o autocuidado, o acesso, o diagnóstico e o acompanhamento em saúde e pela Atenção Primária à Saúde.
Já Enrico Vettori, sócio responsável pela indústria de Life Sciences & Health Care da Consultoria Empresarial na Deloitte, debateu sobre o cenário da saúde no Futuro.
O último palestrante do 22º Congresso UNIDAS foi Tiago Mattos, considerado um dos principais futuristas da nova geração, que falou, claro sobre Futurismo e Inovação. Mattos abriu a apresentação dizendo que quem não pensa sobre o futuro resolve o presente com as ferramentas do passado. Ou seja, de acordo com o palestrante, essas são pessoas do passado. “Por isso que eu olho para o futuro”, disse.
 Tiago Mattos ressaltou que hoje não existem mais empresas de tecnologia, pois as empresas, de uma maneira geral, são e vendem tecnologia. Mas para elas serem reconhecidas como companhias de tecnologia, é fundamental que os clientes a percebam como tais.
Tiago Mattos ressaltou que hoje não existem mais empresas de tecnologia, pois as empresas, de uma maneira geral, são e vendem tecnologia. Mas para elas serem reconhecidas como companhias de tecnologia, é fundamental que os clientes a percebam como tais.
Por fim, Tiago falou sobre o que é liderança. Segundo o palestrante, líder é aquele que deixa um legado. “Eu posso ter um cargo de liderança, mas se não deixar o lugar melhor de quando cheguei, não serei líder. Por outro lado, eu posso não exercer um cargo de liderança, se deixei um legado, sim, posso ser considerado um líder”. Ainda segundo o futurista, “quando a gente deixa um legado, de certa forma, a gente se imortaliza na história”, finalizou.
Encerramento
Em nome da diretoria, o presidente da UNIDAS, Anderson Mendes, agradeceu os presentes e convidou a todos para o 23º Congresso UNIDAS, em novembro de 2020.